Gynécologie & Sénologie
Publié le 10 jan 2019Lecture 11 min
Cancer du col utérin stade FiGO iA1-B1, quelle chirurgie pour préserver la fertilité ?
Bruno DEVAL*, Éric PUJADE-LAURAINE**, Antoine SOPRANI* - *Hôpital privé Geoffroy Saint-Hilaire, Ramsay, GDS, Paris V ; **service d’oncologie médicale, CHU Hôtel-Dieu, Paris
Le cancer du col représente 1,5 % des cancers de la femme. En 2015, 12 900 nouveaux cas ont été déclarés aux Etats-Unis et près de 3 000 en France. L’âge moyen des patientes étant de 49 ans, 38,5 % d’entre elles avaient moins de 45 ans (Siegel RL et coll., Howlader N et coll.). À un stade de début, le cancer du col est classé stade FIGO iA1-1B1 lorsque les lésions sont inférieures à 4 cm et respectent les issus adjacents et les organes à distance (Salicru SR et coll.). Dans cette situation, l’hystérectomie élargie aux paramètres, associée à un évidement ganglionnaire permet d’obtenir un taux de survie à 5 ans entre 73 à 98 % (Quinn MA et coll.). Cette procédure ne permet pas la préservation de la fertilité. Qui plus est, la morbidité qui s’associe au geste chirurgical est élevée (plaie digestive, urétérale, vésicale, obturatrice), les suites fonctionnelles opératoires sont parfois lourdes (altération de la fonction vésicale, digestive, sexuelle) (pikaart Dp et coll.). D’où la nécessité de développer une prise en charge « mini-invasive » ciblée dans le but de préserver la fertilité et de réduire la morbidité sans altérer le taux de récidives (Landoni et coll.).
La préservation de la fertilité chez les jeunes patientes ne concerne que les tumeurs du col de bon pronostic (N-, sans envahissement vasculaire, ni lymphatique, tumeur de < 2 cm, exclusion des tumeurs indifférenciées) et est à évaluer en fonction du contexte clinique (désir de grossesse, surveillance possible) (Gien LT et coll.). Le respect de la fertilité ne peut donc techniquement être réalisé qu’en préservant l’utérus et les annexes.
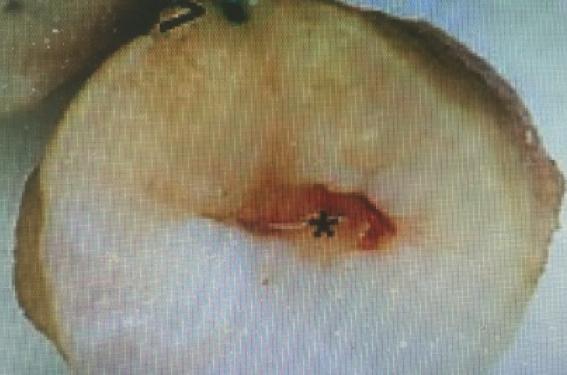
La trachélectomie élargie consiste en l’exérèse du col utérin, de l’isthme utérin du tiers supérieur du vagin et des paramètres proximaux (figure 1). Elle a été initialement décrite par voie abdominale en 1952 (Novak F, Aburel E), puis par voie vaginale en 1994 (Dargent D). La procédure décrite par Daniel Dargent a bénéficié d’un réel engouement pendant 20 ans. La trachélectomie élargie peut aussi être proposée par voie laparoscopique pure et par voie robotique. La voie vaginale a longtemps constitué la voie « royale » ; toutefois, le manque de reproductibilité de la technique, l’absence d’envahissement paramétrial pour les tumeurs de moins de 1 cm, ainsi que la morbidité urétérale et vésicale associées à la paramétrectomie, ont conduit certains auteurs à limiter le geste chirurgical (Covens A, 2002). De fait, l’émergence de gestes limités (conisaion, trachélectomie simple, ganglion sentinelle) pour les tumeurs de < 2 cm ou dirigés après traitement (chimiothérapie néo-adjuvante) pour les tumeurs comprises entre 2 et 4 cm, sont actuellement développés.
Figure 1. Trachélectomie radicale.
Le choix de la procédure dépendra donc des caractéristiques de la tumeur (taille, nature, envahissement lymphatique ou vasculaire), de l’environnement du chirurgien (associé à une équipe de fertilité) et de sa formation (chirurgien oncologue ou non).
Tumeur du col < 3 mm
Lorsque la tumeur est < 3 mm, il s’agit d’un stade FIGO IA1, le risque d’envahissement du paramètre et des ganglions est < 1 %. De fait, la tumeur peut être traitée par une conisation sans que la fertilité puisse en être affectée (figures 2 et 3). Il est nécessaire que les marges de résection soient saines et qu’il n’existe pas d’emboles lymphatiques ou vasculaires. Dans cette situation, l’hystérectomie totale extra-fasciale n’apporte pas d’amélioration du taux de récidives et de survie. Cette approche peut être appliquée aux lésions micro invasives et aux adénocarcinomes, avec une évolution clinique identique (Wright JD et coll. 2016, Spoozak L et coll. 2002).
Figure 2. Électrorésection de col utérin à l’anse de Fisher.
Figure 3. Résultat immédiat après électrorésection de col utérin.
Tumeur du col > 3 mm < 2 cm
Lorsque l’invasion en profondeur de lésion est > 3 mm et que la taille est < 2 cm – FIGO stade IA2-IB1 – le risque d’envahissement ganglionnaire est de près de 7 % (Marchiole P et coll., Gien LT et coll.). Pour ce groupe de patientes, la préservation de la fertilité peut être réalisée par une trachélectomie élargie avec contrôle ganglionnaire. Les résultats sont identiques qu’il s’agisse de carcinome épidermoïde ou d’adénocarcinome (Gien LT et coll.). Malgré tout, la trachélectomie se discute dans ce dernier cas, car le risque de lésion secondaire ovarienne a été rapporté à une fréquence de 2 % dans les adénocarcinomes du col (Touhami O et coll.). S’il s’agit d’une tumeur neuroendocrine, le pronostic est moins bon.
La trachéloctomie élargie
Décrite par Daniel Dargent en 1987, la trachélectomie radicale par voie vaginale est précédée par une coelio-lymphadénectomie ilioobturatrice (Dargent D et coll.). Techniquement, l’utérus libéré de l’isthme utérin est emporté par la résection, le fond de vagin étant suturé à l’utérus (figures 4 à 6). Les prélèvements endocervicaux et les examens extemporanés peropératoires doivent être négatifs. Les études à long terme ne mettent en évidence aucune différence entre les hystérectomies radicales et les trachélectomies radicales (taux de survie 98,4 %, taux de récidives de 4,5 %) (Helpman L et coll.). Une revue récente sur la voie vaginale, conclut en des résultats identiques à propos de 520 trachélectomies élargies, le taux de récidives et de mortalité étant respectivement de 4,2 et 2,8 % (Dursun P et coll.).
Figure 4. Trachélectomie radicale par voie vaginale selon la technique de D. Dargent.
Figure 5. Résultat final à 6 semaines postopératoires.
Figure 6. Ganglion sentinelle ilio-obturateur.
Dans le cadre d’une préservation de la fertilité, des récidives à court terme ont été observées (Mathevet P et coll.). Lorsqu’il existe un envahissement lymphatique ou vasculaire (emboles au niveau de la tumeur), le risque d’extension aux ganglions lymphatiques est élevé. Mathevet et coll. ont retrouvé, dans leur série de trachélectomie élargie par voie vaginale (TE), un taux de 28 % d’envahissement lymphatique tumoral et, parmi ces patientes, une extension ganglionnaire de 5 %. Il convient donc d’exclure les tumeurs avec envahissement ganglionnaire ou vasculaire dans la décision de traitement conservateur. Concernant les marges de résection de la trachélectomie, lorsqu’elles sont < 5 mm, le risque de récidive est aussi élevé que lorsque les ganglions ou les paramètres sont envahis ou lorsqu’existent des emboles vasculaires ou lymphatiques tumoraux. De fait, il est actuellement reconnu que lorsque les marges sont saines à > 5 mm de la lésion, le traitement conservateur est une option adéquate (Ismiil N et coll.). Dans une récente revue de Philippe Morice, à propos de 1 364 patientes sans envahissement ganglionnaire et ayant bénéficié d’une TE selon Dargent, seulement 58 patientes (4 %) ont récidivé, et 24 (2 %) sont décédées. Le taux de récidives pour des lésions de > 2 cm étant en revanche de 17 %, ces tumeurs constituent une contre-indication à la trachélectomie élargie par voie vaginale en dehors de toute chimiothérapie néo-adjuvante.
Les voies abdominales (ART), laparoscopique (LRT) et robotique (RRT) ont été également décrites et évaluées pour traiter les femmes désirant conserver leur fertilité lorsque la tumeur du col utérin est de < 2 cm. Ces techniques ont l’avantage d’une exérèse plus importante des paramètres outre un confort chirurgical lorsque l’accès du vagin est réduit (Einstein MH et coll.).
Ainsi, la taille de la tumeur (> 2 cm), la présence d’un envahissement lymphatique et le type de tumeur semblent être les facteurs de risque essentiels de récidive qui doivent faire discuter l’indication de la trachélectomie.
• Concernant la voie abdominale (ART), 866 patientes ont été répertoriées dans la récente revue de P. Morice (P. Morice et coll.). La morbidité de la voie abdominale per- et postopératoire reste élevée, la quantité de saignement variant de 350 à 5 500 ml selon les séries, conduisant certains auteurs à proposer une ligature de l’utérine à son origine. Dans les suites opératoires ont été décrits abcès, péritonite, plaies urétérales, déhiscence vaginale, hystérectomie secondaire pour nécrose. Dans cette série de trachélectomies élargies par voie abdominale, 175 grossesses ont été rapportées, dont 66 (38 %) après ligature de l’utérine à son origine ; 37 (21 %) de ces 175 grossesses ont abouti à une mort foetale et 21 (12 %) à une prématurité. Le taux de récidives est de 5 %, 9 décès ont été rapportés.
• La voie laparoscopique pure (LRT) semble moins décrite ; 252 patientes ont été traitées par cette procédure (P. Morice et coll.), 6 % des patientes ont eu une récidive, le nombre de grossesse et d’enfants vivants étant, dans cette revue, inhomogène.
• La voie robotique (RRT) a également été décrite, 101 patientes ayant été traitées par cette voie d’abord sans résultats précis quant au taux de récidives et au nombre de grossesses.
Cao et coll., à propos de 126 cas ayant bénéficié d’une trachélectomie radicale, ne rapportent aucune différence entre la voie abdominale et la voie vaginale en termes de temps opératoire, de complications per- et postopératoires. La fréquence des grossesses après trachélectomie élargie par voie vaginale est plus élevée que par voie abdominale (35,5 vs 8,8 %), la fréquence d’enfants vivants étant aussi plus élevée (23,3 vs 8,8 %), mais le taux de récidives et de décès semble plus élevé avec la voie vaginale qu’avec la voie abdominale respectivement (9,8 vs 0 %) (2,8 vs 0 %) (Cao et coll.). Mille trois- cent-douze trachélectomies élargies ont été incluses récemment dans la revue de Willows et coll., décrivant respectivement un taux de récidives et de décès de 4,5 et 1,7 %. Cinquante-six patientes ont récidivé dans un délai moyen de 18 mois (3-108 mois). Il faut noter que 66 % d’entre elles avaient des lésions de mauvais pronostic (tumeur neuroendocrine, berges < 5 mm). Parmi les 1 238 patientes, 469 grossesses ont été identifiées avec un taux d’enfants vivants de 67 %.
La sténose isthmique après trachélectomie élargie survient dans 15 % des cas. Afin de prévenir cet événement, il est proposé d’interposer un dispositif intra-utérin, un cathéter suturé au massif cervical (retiré à 3 semaines) (Boss EA et coll.). Lorsqu’une sténose survient, une dilatation cervicale peut être proposée.
La trachéloctomie simple
Une approche mini-invasive a été proposée pour des lésions invasives de < 2 cm.
En effet, l’exérèse des paramètres est responsable de la majorité des complications per- et postopératoires. Or, lorsque la lésion est de bon pronostic (< 2 cm, profondeur < 10 mm et N-), le risque d’envahissement du paramètre est de 0,6 %. Le taux de récidives et de mortalité de la trachélectomie simple ou de conisation dans la série de 341 tumeurs de bon pronostic de Reade et coll. est respectivement de 6,3 et 1,5 % (Reade CJ et coll.). Ces taux sont comparables à ceux des trachélectomies élargies (Dursun P et coll.). Dans la revue de K. Willows et coll., 203 cas de tumeurs de bon pronostic ont bénéficié de trachélectomie simple (n = 60) ou de conisaion (n = 185). Les taux de récidives et de mortalité sont dans cette série respectivement de 2,7 et 0,5 %, avec 71 grossesses, dont 68 % d’enfants vivants.
La réalisation d’une conisation – lymphadénectomie pelvienne – a été décrite pour les lésions de stade FIGO IA2- 1B1. Dans cette série, 47 % des patientes ont débuté une grossesse, les auteurs décrivant un taux de survie à 5 ans de 97 % (Fagoi A et coll., Maneo A et coll.).
En conclusion, les gestes limités à une trachélectomie simple lorsque les lésions sont de bon pronostic semblent être légitimes, ce d’autant plus que la patiente est en quête d’une future grossesse (Bouchard G et coll.). Trois études prospectives randomisées sont en cours comparant gestes élargis et gestes limités (SHAPE Trial, ConCerv et GOG 78), de manière à renforcer une évidence scientifique se dessinant vers des gestes moins étendus.
Au total, sur 582 patientes, 257 grossesses ont été répertoriées avec un taux d’enfants vivants de 66 %. Dans ce groupe, 23 patientes ont récidivé, 12 sont décédées. Les grossesses sont donc possibles mais avec un taux de fausses couches spontanées de 19 % au 1er trimestre et de 9,5 % au second.
Tumeur du col > 2 et de < 4 cm
Lorsque la taille de la lésion est > 2 cm et < 4 cm, il ne s’agit pas d’une indication à une trachélectomie élargie d’emblée, car le taux de récidives et de mortalité est respectivement de 11 % et 4 % (Abu-Rustum NR et coll).
Dans cette situation, certains auteurs ont pu proposer une chimiothérapie néoadjuvante (3 cycles de platinum) pour diminuer la taille de la tumeur à < 2 cm avant la trachélectomie (Plante M et coll., 2006 ; Robova M et coll., 2014 ; Pareja R et coll. 2015). Les résultats en termes de fertilité semblent ideniques aux séries sans chimiothérapie. Un plus long recul sera nécessaire pour juger de la sécurité de cete approche. Plus expérimentale, la faisabilité d’une chimiothérapie locale (intraartérielle fémorale ou utérine) et générale a été testée par 3 équipes. Parmi les 99 patientes qui ont pu garder leur utérus par cette technique, 54 grossesses ont été décrites, dans la majorité des cas dans le groupe sans résection paramétriale. Six patientes (6 %) ont présenté une récidive (2 IB2, 3 IB1 de > 2 cm, 1 IB1 de < 2 cm), et 2 patientes (2 %) sont décédées.
Cas particulier de la radiothérapie pelvienne
Au décours d’une irradiation pelvienne, les lésions utérines et ovariennes peuvent être irréversibles en raison de la réduction de volume utérin, de la compliance utérine, de l’élasticité des vaisseaux à des doses de 14 à 30 Grays, de la destruction de 50 % des ovocytes à 2 Grays, et de 100 % des ovocytes à 6 Grays (Ghadjar P et coll.).
Pour prévenir cette situation il a été proposé, avant une radiothérapie pelvienne chez une femme en âge de procréer et désireuse d’une grossesse, la transposition ovarienne, la cryoconservation ovocytaire, embryonnaire, la transplantation ovarienne ou utérine (Brannstrom M et coll.).
• La transposition ovarienne, lorsqu’elle est indiquée, doit être réalisée à au moins à 1,5 cm au-dessus des crêtes iliaques (Hwang JH et coll.) peu avant l’irradiation pelvienne. Néanmoins, la fonction ovarienne est altérée dans 50 % des cas lorsque les ovaires sont transposés, en particulier du fait de la diminution de la vascularisation des ovaires. Les exemples de grossesse après transposition ovarienne étant exceptionnels, la transposition ovarienne apparaît actuellement plus dans un projet de maintien de la fonction hormonale que dans un projet de grossesse.
• La cryopréservation ovocytaire, embryonnaire et issulaire peut être proposée dans un contexte de préservation de fertilité. L’implantation du issu est réalisée dans la fossette ovarienne ou dans la cavité péritonéale ; le retour du cycle menstruel étant décrit 4 à 9 mois après transplantation et la survie du transplant de quelques mois à 7 ans après implantation (Grynberg M et coll.). Vingt-quatre grossesses ont été obtenues après transplant de tissu ovarien, la majorité de ces observations étant confondues par la présence de tissu ovarien natif (Demeestere I et coll.). Le risque de réintroduire des lésions cancéreuses a été évalué à propos d’une série de 289 transplants ; ce risque n’a pour l’instant jamais été décrit dans le cadre de cancer gynécologique (Basings L et coll.).
• La transplantation utérine reste une autre voie de recherche, à un an de suivi, 9 cas ont été publiés à un an de suivi (Johannesson L et coll.). Deux d’entre elles ont été explantées, l’une pour infection, la seconde pour nécrose secondaire ; 4 enfants nés vivants sont comptés dans cette cohorte (Brannstrom M et coll.). Ces exemples ont été décrits dans le cadre de Rokitansky et non de cancer cervical.
Qualité de vie après trachélectomie
La qualité de vie des patientes ayant bénéficié d’une trachélectomie élargie par voie vaginale est diversement appréciée. Pour les uns, il n’existe aucune différence ; pour les autres, la qualité de vie est altérée en comparaison aux sujets sains et aux femmes ayant bénéficié d’une hystérectomie totale par voie abdominale. A priori, la qualité de vie s’améliore après un an, mais elle reste inférieure en comparaison avec des sujets sains (Froeding LP et coll., 2014). Les deux effets indésirables essentiels après chirurgie sont les problèmes de dysurie (40 % des patientes) et de lymphoedème des membres inférieurs (10 % des patientes) (Froeding LP, 2015).
En conclusion
Six voies d’abord sont décrites dans le traitement des cancers du col de stade IB1. Les paramètres cliniques de la patiente, les critères biologiques de la lésion, l’expérience de l’équipe de thérapeutes peuvent actuellement permettre une préservation utérine et une limitation du geste chirurgical chez les femmes en âge de procréer et désireuse de grossesse. L’équation procédure, efficacité carcinologique et fertilité est variable en fonction de l’envahissement vasculaire et lymphatique de la lésion, de la négativité des berges tumorales, de la nature de la tumeur et de l’existence ou non d’un envahissement pelvien. Ce choix doit se faire en toute transparence avec la patiente traitée et son environnement.
"Publié dans Gynécologie Pratique"
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :



